在高血压的诊疗领域,有一种病症常常披着“普通高血压”的外衣,却暗藏玄机,它就是原发性醛固酮增多症。近期,我院成功运用肾上腺静脉采血技术,为一位疑似原发性醛固酮增多症伴肾上腺结节的患者明确了诊断,这一突破不仅为患者带来了精准的治疗方案,更标志着我院在高血压诊疗水平上迈向了新高度!
不久前,我院收治了一位特殊的高血压患者。这位患者年轻、健壮,近几年却饱受高血压困扰,尽管规律服用两种降压药物,每天低盐饮食,坚持跑步,规律生活等,血压仍始终未能控制到理想状态,波动大,有时血压太高都无法拔牙。遂来我院心内科找陶袁主任诊治,陶主任考虑患者非一般的高血压,决定收住入院进一步检查。住院后吕锋组长带领医疗组团队对患者进行了仔细的检查,多次验血发现患者醛固酮水平异常升高、CT扫描发现肾上腺有结节,高度怀疑原发性醛固酮增多症。诊疗组对患者进行了卡托普利确诊试验,最终证实为原发性醛固酮增多症。
原发性醛固酮的病灶多在肾上腺,切除病灶是治愈高血压的主要方法。但是每个人有左右两个肾上腺,很难判断医生该切除哪一侧肾上腺。
经科室讨论后,医疗团队为患者安排肾上腺静脉采血予进一步定位。通过穿刺肘正中静脉,成功将MPA导管和TIG导管准确插入双侧肾上腺静脉,并造影确认,顺利采集到高质量的血样。经过实验室的精密检测和分析,最终明确了该患者的醛固酮分泌的右侧肾上腺病变。
什么是原发性醛固酮增多症?
原发性醛固酮增多症(简称原醛症),是由于肾上腺皮质病变,导致醛固酮分泌增多,同时肾素-血管紧张素系统受抑制,从而引起以长期高血压伴低血钾为主要表现的内分泌代谢性疾病。
它可不是普通的高血压!普通高血压患者通过常规降压药治疗,血压大多能得到有效控制,但原醛症患者却常常出现血压难以控制的情况,而且还可能伴有头痛、乏力、多尿、夜尿增多等症状。长期患病,会对心脏、肾脏等重要器官造成严重损害,增加心血管疾病和肾功能不全的发生风险 。据统计,在难治性高血压患者中,原醛症的患病率高达17- 23%,但由于其症状不典型,很容易被误诊、漏诊。
传统诊断的局限性
以往,对于原发性醛固酮增多症的诊断,主要依靠血液生化检查、内分泌功能试验以及影像学检查。血液生化检查可发现患者血钾降低、血醛固酮水平升高等异常;醛固酮抑制试验,能辅助判断醛固酮分泌是否自主;肾上腺CT等影像学检查则可观察肾上腺形态是否存在异常。
然而,这些方法都存在一定的局限性。例如,影像学检查虽然能发现肾上腺的增生或结节,但无法准确判断哪一侧肾上腺是病变的“罪魁祸首”,也难以区分是单侧病变还是双侧病变,这就给后续的治疗方案选择带来了困难。
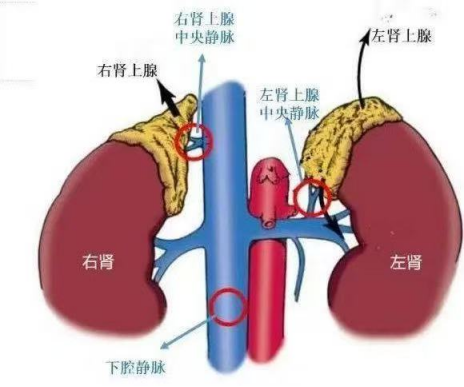
肾上腺静脉静脉采血:精准诊断的“利器”
分侧肾上腺静脉采血技术(AVS),就像是医生手中的“导航仪”,能够精准定位病变的肾上腺。这项技术通过将特殊的导管经股静脉或肘静脉插入,在X线透视引导下,分别插入双侧肾上腺静脉,采集两侧肾上腺静脉血,测定醛固酮及皮质醇浓度。通过对两侧肾上腺静脉血中醛固酮与皮质醇比值的分析,能够准确判断醛固酮分泌的优势侧,明确是单侧肾上腺病变还是双侧肾上腺病变。这对于原发性醛固酮增多症的分型诊断至关重要,因为不同的分型,治疗方案截然不同。单侧病变患者,手术切除病变肾上腺往往能取得良好的治疗效果,甚至治愈高血压;而双侧病变患者,则以药物治疗为主。
技术背后的团队力量
此次肾上腺静脉采血的成功开展,离不开我院多学科团队的紧密协作。心血管内科陶袁主任团队凭借丰富的临床经验,准确把握适应证,制定个性化的诊疗方案,凭借娴熟的操作技术,成功顺利穿刺采血;介入导管室技师和护士的密切配合,是顺利完成肾上腺静脉采血的保障;检验科则以严谨的态度,提供快速、准确的检测结果。通过多学科的协同作战,为患者的精准诊断和有效治疗提供了坚实的保障。
展望未来
高血压在成年人中发病率达到25%左右,是最常见的慢性病,但是达标率却一直不高,其中一个重要的原因是高血压的病因多种多样,治疗方案也非千篇一律。近年来嵊州市人民医院(浙大一院嵊州分院)心内科一直致力于高血压慢病管理。2025年把高血压达标中心作为建设目标,积极组织高血压学术交流活动等,提高技术能力,使高血压的诊治进入精准医疗水平,努力提高高血压治疗达标率,减少各类心脑血管并发症。
肾上腺静脉采血的开展,是我院在高血压诊疗领域的一次重要突破。未来,我院将继续在高血压疾病的诊治领域深耕,为创建国家高血压达标中心努力,不断引进和开展新技术、新项目,提升医疗服务水平,为更多患者带来更精准、更高效的医疗服务,让每一位患者都能摆脱疾病的困扰,重获健康!
如果您或身边的人长期患有难以控制的高血压,同时伴有低血钾等症状,一定要提高警惕,及时到医院进行相关检查,排查原发性醛固酮增多症等继发性高血压的可能。早发现、早诊断、早治疗,才能更好地守护健康!